罗文娟医生的科普号
- 精选 抗新生血管药物眼内注射治疗简介
近年来,抗新生血管药物的出现使“湿性年龄相关性黄斑变性”和“黄斑水肿”患者视力提高成为可能,具有里程碑意义 。 注射入眼内的药物可直接到达视网膜及脉络膜病变处,达到抑制新生血管生长、减轻黄斑水肿、改善循环和减少出血等作用,用于治疗年龄相关性黄斑变性、高度近视性黄斑变性、糖尿病视网膜病变黄斑水肿、视网膜静脉阻塞性黄斑水肿等疾病。
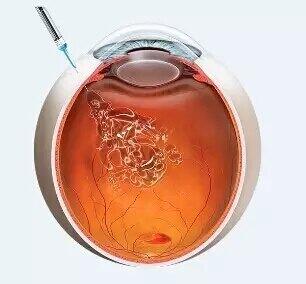 罗文娟 主任医师 青岛大学附属医院 眼科6751人已读
罗文娟 主任医师 青岛大学附属医院 眼科6751人已读 - 精选 慎防眼底黄斑疾病!
眼睛就像照相机,角膜和晶状体是镜头,瞳孔和虹膜是光圈,视网膜是底片,也是成像的关键部位。 黄斑是正常视网膜的一部分,位于视网膜中心。作为视觉最关键的部分,黄斑的视觉功能占整个眼球的70%-80%,为人
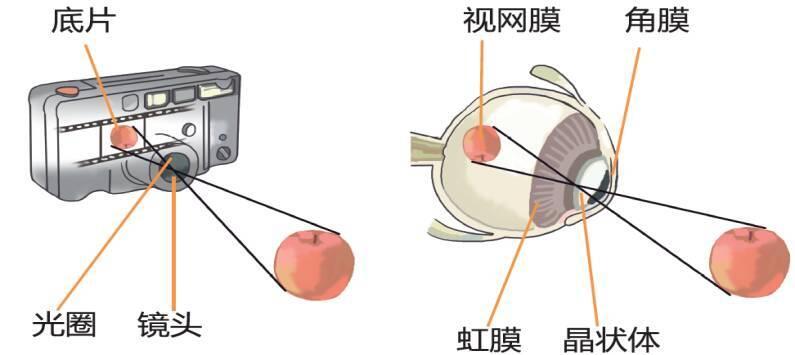 罗文娟 主任医师 青岛大学附属医院 眼科3798人已读
罗文娟 主任医师 青岛大学附属医院 眼科3798人已读 - 精选 早产儿视网膜病变(ROP)的筛查与早期治疗
早产儿视网膜病变,临床上简称ROP (retinopathy of prematurity),是发生于未成熟或低体重儿的一种增殖性视网膜病变。早产或低体重出生儿出生时由于视网膜血管发育不完全,在随后的生长发育过程中未完全血管化的视网膜出现新生血管以及纤维增殖等一系列病变,最终导致视网膜脱离、视力丧失。ROP是严重的致盲眼病,在发达国家是首要的儿童致盲眼病,在我国虽然尚无流行病学的统计结果,但也是儿童致盲的重要眼病。随着我国早产儿护理技术的极大提高,极低体重儿的成活率越来越高,ROP发病率也随之增加。但是如果能做到早期发现、及时治疗,ROP是完全可以防治的疾病。ROP发病的主要原因是早产和低体重出生,体重越低发生ROP的风险越高。出生体重小于1251g,ROP的发生率是68.5%;而体重低于1000g时,81.6%的早产儿会发生ROP。出生后不规范的吸氧是ROP发生的另一个危险因素。长时间、高浓度吸氧能明显增加ROP的发生率。2004年我国卫生部颁布了早产儿治疗用氧和ROP防治指南,指南明确早产儿临床上有呼吸窘迫的表现,在吸入空气时,动脉氧分压(PaO2)<50 mmHg或经皮氧饱和度(TcSO2) <85%时需要吸氧,吸氧治疗的目标是维持PaO2 50~80mmHg,或TcSO2 90%~95%。早期发现ROP有赖于规范的筛查。目前我国ROP筛查指南的标准是:出生体重小于2000g、孕周小于34周的早产儿或低体重儿。符合筛查的早产儿初次筛查的时间是出生后4周到6周,以后每1周或2周复查,直至视网膜血管发育完全。筛查需要由经过专门培训的眼科医师来完成。筛查手段包括Retcam数字广角照相系统和间接检眼镜检查, 前者在散大瞳孔时可以显示130°范围的视网膜,不容易遗漏病变,但缺点是周边图像模糊,对周边视网膜病变显示不好;间接检眼镜在巩膜顶压下可以很好的观察周边视网膜病变,所以两种检查方法有互补作用,联合使用可以提高ROP的检出率,降低漏诊和误诊率。一旦筛查发现有ROP临床表现时,需要根据病情缩短筛查时间,病情达到治疗标准时需要及时治疗。1984年国际ROP协会发表了ROP的国际临床分类,将ROP临床表现分为5期:1期: 在视网膜血管区与无血管区之间出现分界线;2期: 分界线发展成嵴样改变;3期: 嵴上发生突出于视网膜的纤维血管组织; 4期: 由于嵴上纤维血管组织牵拉发生不完全视网膜脱离;5期: 发生全视网膜脱离。如果伴发视网膜血管尤其是后极部视网膜血管高度迂曲和扩张又称作附加病变(Plus disease)。 附加病变的出现意味着ROP病情严重、发展迅速。如果筛查发现ROP达到2期或3期并伴有附加病变时,需要及时行视网膜激光光凝治疗。充分光凝视网膜无血管区,光凝斑要求密集排列。激光治疗后需要继续每周观察,直至ROP消退。如果附加病变严重,病程进展快的病例,包括一少部分激进型ROP(APROP),目前临床上还有眼用的抗新生血管生长因子抗体(Lucentis)可供选择治疗。目前观察到眼内注射0.025ml(0.25mg)Lucentis,治疗效果明显,相对安全。但治疗后还需要长期随访观察,一些病例还需要联合视网膜激光光凝治疗。在临床工作中,我们经常碰到转诊来的ROP患儿,ROP已经发展到4期或5期,即发生了视网膜脱离,甚或瞳孔区出现了白色反光,完全错过了最佳ROP治疗时机。这些患儿一部分是由于基层新生儿科医师缺乏相关的知识没有告知家属需要早期筛查;另一部分是患儿家属自认为患儿太小,没有遵医嘱及时进行筛查,待患儿出现白瞳症时才就医。ROP一旦发展到5期视网膜脱离,即使手术治疗,不良解剖或不良视力预后达50%-70%以上。所以需要强调各级医师一定要重视ROP的规范筛查和诊疗常规,并且有责任给早产儿家属清晰交待早期筛查ROP的重要性,充分强调ROP发生的严重后果,避免因ROP所导致的悲剧性的儿童盲目发生。
冯学峰 主任医师 北医三院 眼科2.2万人已读 - 精选 糖尿病视网膜病变的激光治疗:患者宣教
☆糖尿病视网膜病变的激光治疗☆1、激光是如何治疗糖尿病视网膜病变的?有患者担心激光治疗属于破坏性治疗,是否因此存在副作用?激光主要的作用:1)改善视网膜的供养情况,延缓疾病的发展;2)避免将来眼内出血导致视网膜脱离。激光是目前治疗糖尿病视网膜病变的主要手段。激光的副作用:1)部分患者,尤其是伴有黄斑水肿的患者,可能导致视力下降;2)术中疼痛。3)术后有眼前黑影和畏光现象。目前我们采用矩阵激光可以减少和减轻上述并发症的发生。抗VEGF药物的引入也可以有效的治疗黄斑水肿导致的视力下降。激光的副作用并不可怕。☆2、非增生性糖尿病视网膜病变,视力未受影响时是否需要激光治疗?非增殖期的病变也要分型,处于极重度和重度分增生期的患者,如果血糖控制不稳定或难以定期复查的患者,还是考虑做激光治疗。☆3、实行激光手术的最好时机是何时?糖尿病视网膜病变V期以后的患者还适合激光治疗吗?激光治疗的时机一般是在极重度和重度分增生期或者是刚刚出现玻璃体的出血时,这时候屈光间质比较清晰,手术治疗效果较好。V期之后的病变如果眼内可以看清,而又不需要手术治疗时是要做激光治疗的。☆4、非增生性糖尿病视网膜病变只有在合并黄斑水肿的情况下才会引起的视力下降吗?是否可以激光治疗?视力可以提高吗糖尿病视网膜病变导致视力下降一半又2种情况:1)黄斑水肿,2)眼内出血,也就是玻璃体积血。目前黄斑水肿主要以抗VEGF药物眼内注射治疗为主,一般是可以提高视力的。激光治疗黄斑水肿比较有局限性,效果也不如注药好。 ☆5、增生性糖尿病视网膜病变合并黄斑水肿是否也可以激光治疗?增殖性糖尿病视网膜病变也可以激光,黄斑水肿的治疗也是以注药为主。☆6、糖尿病视网膜病变合并白内障的患者,是先做白内障手术,还是先进行激光治疗视网膜病变?合并白内障一般是先行白内障手术,否则激光无法对视网膜进行充分的光凝治疗。☆7、激光治疗之前血糖和血压是否都要稳定才可以开始治疗?控制在什么范围内,控制多久?激光治疗对血压和血糖没有太严格的要求。只要患者可以难受就可以治疗,我们甚至治疗和一些合并严重心脏病的患者,避免这些患者的失明。☆8、有患者反映,每做一次激光视力反而会下降一些,请问是为什么?前面提到过,激光可以导致黄斑水肿的加重,这就需要做OCT检查来评价黄斑情况。☆9、做了激光治疗后,又反复发生眼底出血,这时应该如何治疗?激光后的出血,一般量不大,多数可以自己吸收。如果吸收不明显的可以眼内注药或者手术治疗。☆10、激光治疗前需要做哪些准备和检查?是否需要住院?激光不需要住院,门诊就可以治疗。☆11、激光治疗后是否要配合药物治疗?都包括哪些药物?依照眼底情况,主要是控制血糖和血压。☆12、一般激光治疗的费用如何?需要做几次?是否有疼痛感?一般单眼3至4次完成光凝,每周1次,每次400元左右。传统激光疼痛感比较明显,我们采用的矩阵激光疼痛感不明显。☆13、激光术后有哪些注意事项?激光治疗后20分钟左右视物不清,20分钟之后就可以恢复。术后有个别患者眼痛头痛,多数在第二天缓解。术后抗生素眼药水 4次/日,点3天。☆就诊指南☆1、第一次来就诊的患者就诊前需要做什么准备?到您科室就诊的流程是怎样的?携带既往诊治的病历和检查结果。可以在北京大学国际医院微信公众号挂我的专家号,如果专家号已经挂完,可以到眼科我的诊室找我加号,我根据检查的情况,对于需要治疗的患者都会给予加号。☆2、复诊或者在外院做过检查的患者需要带哪些资料?一般需要OCT的结果和彩色眼底照相的结果。本文系刘广峰 医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载
刘广峰 副主任医师 医生集团-北京 线上诊疗科6554人已读 - 医学科普 糖尿病视网膜病变的防与治!
问:什么是糖尿病视网膜病变?答:糖尿病有各种并发症,糖尿病视网膜病变是由糖尿病引起的常见的眼部并发症。 问:糖尿病视网膜病变有什么危害?答:糖尿病视网膜病变是一种致盲性疾病,它所导致的盲常常是不可逆的。根据发达国家的统计,从20几岁到60几岁的人当中,糖尿病视网膜病变是最主要的致盲原因。如果能减少糖尿病视网膜病变所致之盲,很多人可以过上更好的生活。 问:糖尿病视网膜病变有什么表现,会危害到视力吗?答:糖尿病视网膜病变可以引起眼底出血、水肿以及其它各种血管改变,严重的话眼睛里面由于血管增生,可以引起眼内大量出血、视网膜脱离,甚至是新生血管性青光眼。但当疾病没有累及眼底中心区域(即黄斑)时,患者往往没有明显的视力症状。一旦出现视力明显下降,疾病常已进展到比较后期。 问:有了糖尿病视网膜病变怎么办?答:有了糖尿病之后,无论是否有视网膜病变,都应按医嘱控制血糖、血压及血脂等。维持健康的生活方式,比如戒烟等。这些都可以预防或减缓视网膜病变的发生发展。同时还要定期眼科检查。如果疾病到了一定程度,医生会根据情况建议进行视网膜激光治疗、玻璃体切割术,或者眼睛里面注射一些对抗视网膜水肿和增殖的药物。 问:有了糖尿病之后什么时候需要看眼科?答:对于1型糖尿病,如果发病时间明确的,一般可以在发病3-5年后进行眼科检查。对于2型糖尿病,一旦确诊就要眼科检查。如果进入青春期、备孕或者怀孕,要加强眼科检查随访。无论哪种情况,随后都要根据眼底情况定期进行眼科检查。 转自干眼茶馆
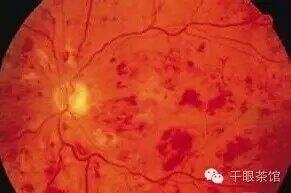 罗文娟 主任医师 青岛大学附属医院 眼科1175人已读
罗文娟 主任医师 青岛大学附属医院 眼科1175人已读 - 医学科普 糖尿病视网膜病变专病介绍
糖尿病是糖代谢异常而造成的全身性疾病,早期小血管受累,逐渐引起全身多器官的广泛损害,主要包括心、脑、肾脏和眼的损害。 糖尿病视网膜病变是糖尿病最为常见的慢性并发症之一,是一种主要的致盲眼病。据WHO统计,糖尿病视网膜病变占全球致盲性眼病的5%,糖尿病病程在10年以上者,50%的可出现视网膜病变,15年以上者达80%。糖尿病病情越重,病程越长,视网膜病变发生率越高。 糖尿病视网膜病变可引起眼底出血、渗出、黄斑囊样水肿、增殖性视网膜病变和牵拉性视网膜脱离等,如不及时有效治疗,常可导致失明。由于糖尿病视网膜病变损害的不可逆性,及时筛查和预防尤为重要,可有效避免或延缓其发生发展。 那么, 糖尿病病友应该在什么时候开始进行视网膜病变筛查?专家告诉大家,一旦确诊患有糖尿病,就应该前往眼科检查,建立档案,根据病变程度给予相应治疗方案,并定期随访。 本文系罗文娟医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
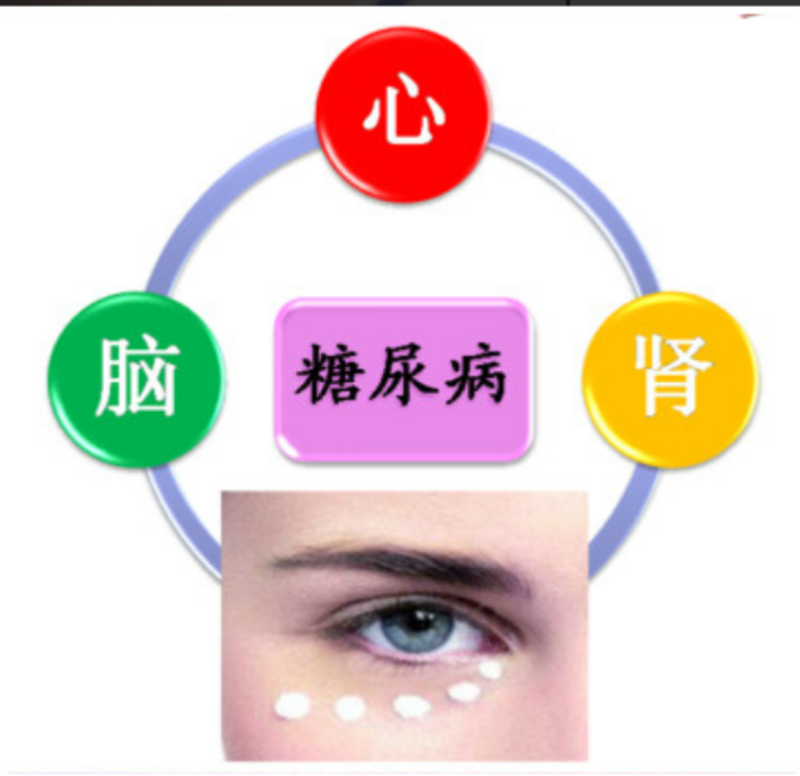 罗文娟 主任医师 青岛大学附属医院 眼科2051人已读
罗文娟 主任医师 青岛大学附属医院 眼科2051人已读





